天津医科大学总医院神经内科、天津市神经病学研究所刘强教授课题组最近报道了脑出血后血肿周围脑水肿形成的免疫机制。相关研究成果于2020年9月发表在《J Exp Med》(2019年影响因子11.743,5年影响因子11.984),题目为“Brain transforms natural killer cells that exacerbate brain edema after intracerebral hemorrhage”。
脑卒中是我国居民致死和致残的首位疾病。全国每年死于脑血管疾病约200万人,死亡率高居世界第一,幸存者中75%不同程度丧失劳动能力。我国脑卒中发病率以每年8.7%的速率上升,复发率超过30%。脑卒中分为缺血性脑卒中和出血性脑卒中两大类。其中,出血性卒中具有极高的病死率和致残率。脑出血发生后,颅内血肿和血肿周围脑水肿的形成和不良预后有直接关系。血肿清除术虽能在急性期挽救部分患者生命,但是对脑出血长期预后是否具有改善作用,尚未获得循证医学证据支持。临床上除应用甘露醇(未得到循证医学支持)以外,目前没有有效的药物干预血肿周围水肿。近二十多年来,由于脑卒中神经保护药物的临床转化挫折,亟待从新的角度探索脑卒中之后的病理机制,找寻新的治疗方向和手段。
刘强教授课题组和郑州大学第三附属医院张小安教授课题组合作,使用了脑出血病人血肿清除术中残留的血肿周围脑组织,完成了免疫病理筛选。经研究发现脑出血发生后6小时内,血肿周围脑组织已出现大量免疫细胞浸润。单细胞测序和免疫学研究表明,这些以自然杀伤(Natural Killer,NK)细胞为代表的免疫细胞进入脑内以后获得了新的特性。他们通过释放细胞毒性分子直接损伤血脑屏障,并能产生CXC趋化因子配体2(CXCL2)招募其他免疫细胞加重神经炎症。这些作用最终加速了血肿周围脑水肿的形成(图)。该研究首次揭示了脑出血后侵入血肿周围脑组织免疫细胞的特性,及其对血肿周围脑水肿形成的影响和机制。
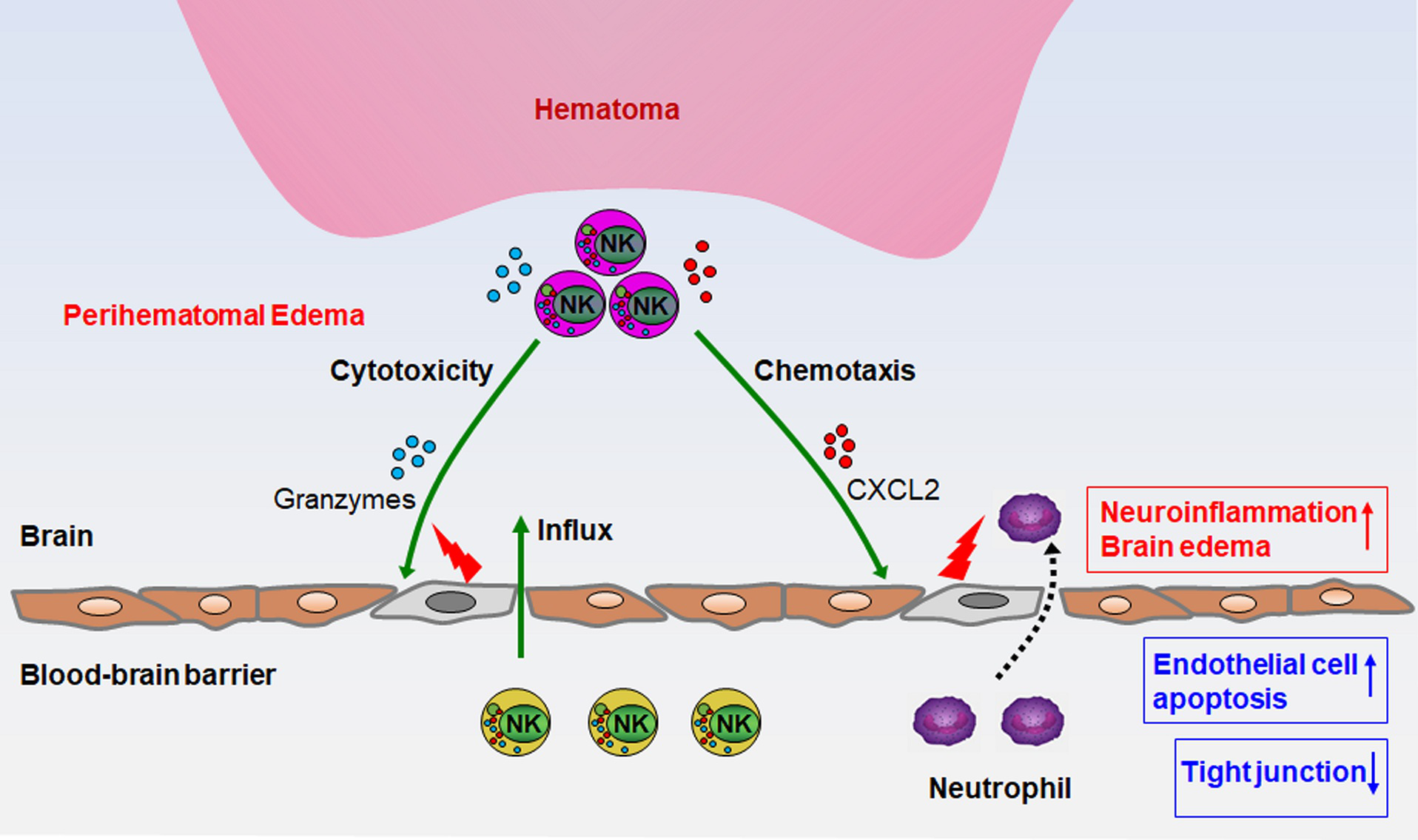
图神经炎症加速脑出血后血肿周围脑水肿的形成
大约75%的血肿周围脑水肿在脑出血后24小时内形成,并在随后数日内不断扩大。从脑出血后数小时开始,血肿周围脑组织内已浸润大量的免疫细胞,加重脑水肿和神经损伤。该文为靶向神经炎症的免疫干预通过减轻血肿周围脑水肿治疗脑出血,强化了理论基础。继天津医科大学总医院初步临床研究后(Fu et al. JAMA Neurol. 2014;71:1092-101),通过免疫调节剂siponimod治疗脑出血的国际多中心随机对照临床试验(NCT03338998)正在进行。
本研究得到国家自然科学基金重大研究计划、重点项目和面上项目等资助。
 附件:Brain transforms natural killer cells that exacerbate brain edema after intracerebral hemorrhage.pdf
附件:Brain transforms natural killer cells that exacerbate brain edema after intracerebral hemorrhage.pdf



